高齢者の身体機能低下とそのリハビリテーション (3)廃用症候群
廃用症候群とは
「廃用症候群」とは、病気やケガなどで身体を動かせない状態が続き、過度の安静や日常生活の不活発に伴って生じる身体的・精神的諸症状の総称です。すなわち、身体を過度に動かさないこと(不動immoblization、低運動inactivity、臥床bedrestなど)により生じる二次的障害と言えます。
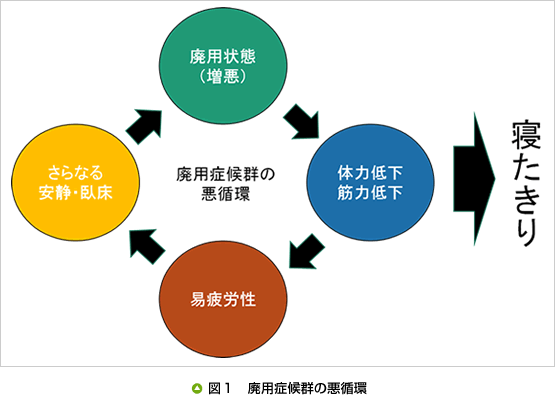
廃用症候群の症候(体や精神に起こる症状)は、筋骨格系、循環・呼吸器系、内分泌・代謝系、精神神経系などさまざまな臓器の症状として多岐に現れ、日常生活自立度を低下させます。身体の活動には、さまざまな臓器の機能が関わり合いを持っており、不活動状態が長期化すると、諸臓器の機能低下の悪循環が生じます。すなわち、廃用症候群が廃用症候群を増悪させ、寝たきりを起こす原因となります(図1)。
廃用症候群の要因
・内的要因:罹患している疾患に付随した身体症状、精神症状により不動の状態が続く場合
(例として、麻痺、疼痛、骨折、息切れ、抑うつなど)。
・外的要因:外部環境が身体活動を制限しているために不動の状態が続く場合
(例として、ギプス固定、安静の指示、介助者の不在など)
廃用症候群の種類と概要

1. 筋力低下と筋萎縮
不動により筋蛋白の合成低下、分解亢進により生じる。特に大腿四頭筋や殿筋群、腓腹筋など重力に抵抗して働く筋肉(抗重力筋)に強く起こりやすいとされます。
最大筋力の20%未満の活動では筋萎縮や筋力低下が起こりやすいとされています。
安静臥床のままでは、約1〜3%/日、10〜15%/週の割合で筋力低下が起こり、3〜5週間で約50%に低下すると報告されています。
2. 骨萎縮
不動により骨吸収亢進が起こり骨萎縮が進行します。低栄養状態やステロイド治療などの骨量減少を促進する要因が合併している例では骨萎縮は起こりやすいとされています。
3. 関節拘縮
不動により、関節周囲の皮膚や筋肉、靱帯、関節包などの軟部組織が短縮や癒着し、関節可動域が制限されます。実験的には、関節固定を行うと、3日目に顕微鏡レベルで拘縮が生じ、7日目には臨床的にも拘縮を生じると報告されています。
4. 運動耐容能力の低下
酸素運搬機能に不活動が影響すると全身持久力低下が起こり、脱力感や易疲労性が生じます。
5. 起立性低血圧
長期臥床で交感神経活動が障害されるため、下肢の血管収縮が不十分となり静脈還流量が減少、1 回心拍出量の低下をきたし脳血液量が低下します。循環血液量低下と血管運動調節機能障害、心筋機能の低下が、起立性低血圧、めまいや失神症状を引き起こすとされています。
6. 静脈血栓
下肢筋群の筋収縮と弛緩ポンプ作用の減少が、血流の停滞や循環血漿量の減少を起こし、血液凝固能を亢進させ静脈血栓が生じます。循環血液量は、安静臥床後2週間で血漿量の8〜12%、2〜4週間で15〜20%減少すると報告されています。
7. 換気障害・沈下性肺炎
不動による呼吸筋の筋力低下、胸郭の可動域制限は、換気量、肺活量、機能的残気量の低下を減少させます。背臥位姿勢が長期間続くと、重力によって細気管支のより低い部分に粘液が溜まり、気管支線毛の浄化機能が損傷され、細菌感染になりやすくなると言われています。
8. 体重減少・低栄養・食欲低下
便秘や不動による交感神経系亢進の結果、腸管蠕動運動が低下し、括約筋収縮の増大による栄養吸収率低下から、体重減少や便秘が生じます。
9. 尿路結石・尿路感染
骨量の減少と骨吸収の亢進により高Ca血症、高Ca尿症が生じ、尿路結石が生じやすくなります。
10. うつ・せん妄・見当識障害・睡眠障害
身体活動量の低下と感覚入力の減少が社会的孤立状態を作り出す結果、脳機能の低下による意欲低下、集中力低下、感情鈍麻、うつ、知的機能の減衰をきたします。時間や場所などの社会的・時間的手がかりについての感覚低下により、見当識、睡眠覚醒リズムが障害されます。また、現実の認識が出来なくなると幻覚や妄想が出現しやすいとされています。
高齢者と廃用症候群
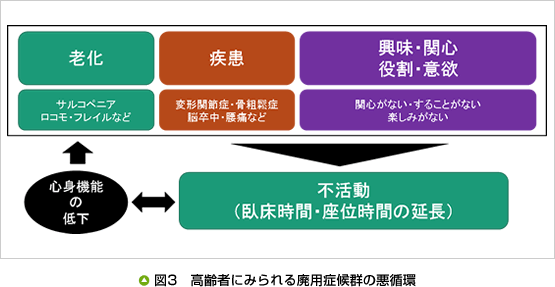
高齢者の廃用症候群を考えるにあたっては、老化、疾患、興味・関心・役割・意欲など生活を考慮する必要があります。老化が進むことや疾患の有無、社会的生活力の低下によって、臥床時間や座位時間が長くなり、体力や意欲(心身機能)の低下を起こし、さらなる廃用状態を強める結果となります。このことにより、老化を助長したり、疾患の増悪、新たな疾患の発症、家での閉じこもりなど悪循環を繰り返すことにつながります(図3)。
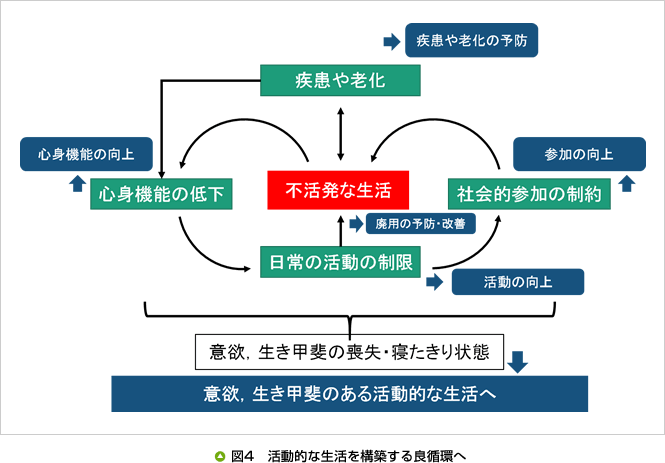
高齢者の廃用症候群を防ぐためには、疾患や老化の予防、心身機能の向上、日常活動の向上、社会的参加の向上により、不活発な生活を改善することが必要となります(図4)。
座っている時間が長いと健康になれない?
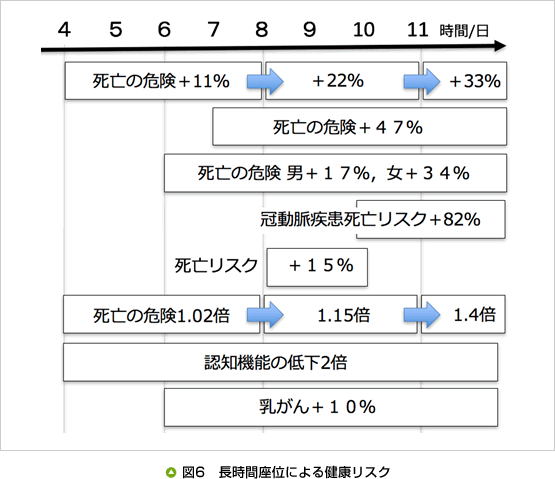
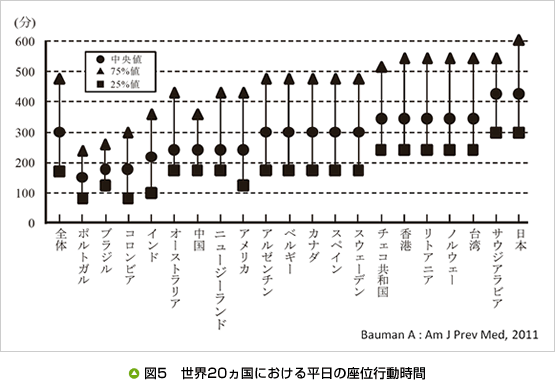
最近の研究では、長時間の座位は健康に良くないことが報告されています。座位時間には、仕事時間、移動時間、余暇時間(生活時間)などが含まれます。ある研究によると、成人の1日の覚醒時間における座位行動は、55〜60%となり、日常生活の約2/3は座って生活していると述べられています(ちなみに低強度身体活動が35〜40%、中高強度身体活動はわずか5%)。また、日本人の座位行動時間(平日)は1日あたり420分で、世界の中で最も長いと報告されています(図5)。
長時間の座位がもたらす健康リスクとして、冠動脈疾患、過体重(肥満)、糖尿病、メタボ、心血管代謝疾患、がん、認知機能の低下などを発症する確率が高くなることが報告されています。長時間座位が健康リスクを高める機序として、座位行動が筋活動の低下を起こし、リポ蛋白リパーゼ、GLUT4を低下させ、高血糖症、高インスリン血症、脂質異常症を増加させ、冠動脈疾患やがん発症リスクを高めるとの報告があります(図6)。