高齢者の身体機能低下とそのリハビリテーション (5)関節の変形と痛み
高齢化に伴い65歳以上の高齢者では、老化を基礎としたなんらかの自覚症状をもつ運動器の疾患が増加しています。今回は、その中でも変形性膝関節症を取り上げてみたいと思います。
変形性膝関節症(以下、膝OA)とは
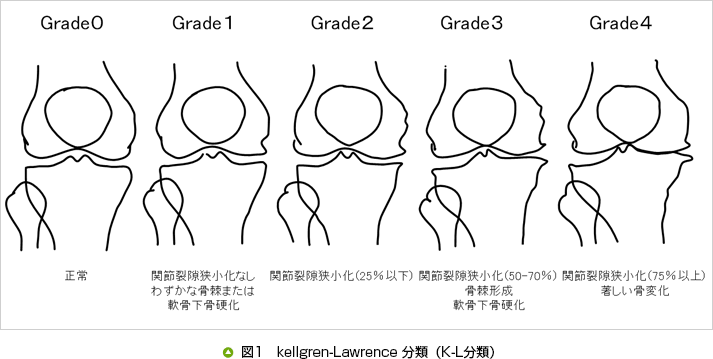
膝OAに関する大規模な疫学研究Research on Osteoarthritis Against Disability(ROAD)プロジェクトでは、 K-L分類(図1)によるgradeⅡ以上の膝OAは2,400万人、50歳以上で痛みを伴っている膝OA患者は820万人と推計され、予想以上に多いことが明らかになりました。
超高齢化社会となり運動器疾患が増加していくことは、要支援や要介護の人が増えていくことを意味しています。関節疾患が原因で支援や介護が必要となった人の割合は、要支援者で20.7%、要介護者でおよそ6%程度を占めます(平成19年)。ロコモティブシンドロームにならないためにも、関節疾患の大部分を占める膝OAを予防することが重要となります。
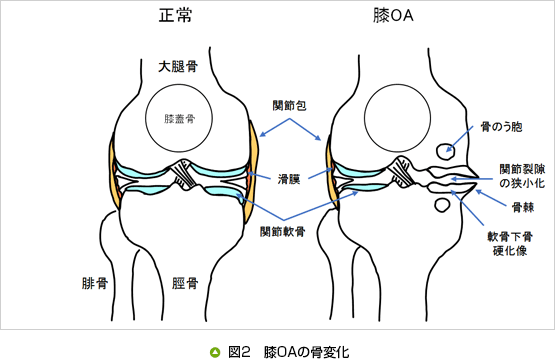
膝OAとは、膝関節のクッションである軟骨のすり減りや半月板の変性・断裂などが要因となって、関節内に炎症が起きたり、関節が変形する(図2)などして痛みが生じる病気です。
整形外科的疾患での有病率は腰痛に次いで第2位であると報告されています。中高年の女性に多く、50歳以降になると患者の数が増加していきます。
① 初期の症状
朝起きて、歩き始めの「膝の違和感」が最も早くあらわれる症状です。この時期では、動作時のみの痛みですが、痛みは長続きせず、しばらく休むと痛みがなくなるのがほとんどです。
② 中期の症状
徐々に膝OAが進行すると、痛みの頻度が多くなり、膝が完全に曲がらない、伸びない状態になります。日常生活では、正座やしゃがみ込み困難、階段昇降も不便になります。また、炎症により膝に水がたまったり、熱感を持つようになります。さらに進行すると、膝の変形がひどくなり、ゴリゴリ、コツコツなどの音を自覚する場合もあります。症状が進行につれ膝関節周囲筋(特に大腿四頭筋)に筋力低下をきたします。
③ 末期の症状
さらに進行すると、日常生活に支障が起こるほどの痛みになります。この段階では、骨の変形が進むため、外見的に関節変形が目立つようになります。
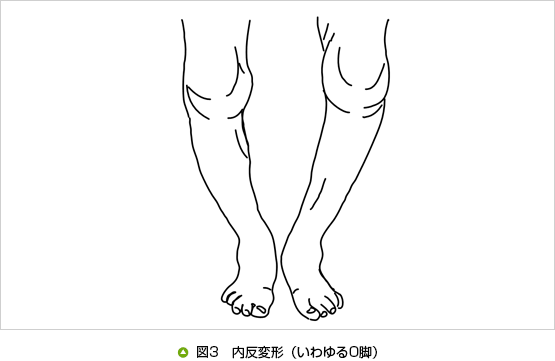
日本人の場合、関節の変形の多くは、いわゆるO脚で内反変形を呈します(図3)。
膝OAの原因
膝OAは成因により、明確な原因がはっきりしない「一次性」とケガや病気などの原因が明確な「二次性」に分類されます。膝OAの多くはさまざまな因子が絡み合って膝への負担となり、関節軟骨がすり減って発症します。
【一次性膝OAの危険因子】
遺伝子、加齢、女性、肥満、筋力低下、膝への負担が大きい習慣、下肢変形など。
【二次性膝OAの危険因子】
骨折、捻挫や軟骨の損傷、靱帯、半月板損傷、脱臼、骨壊死など。
疼痛の原因
膝OAは、関節軟骨だけでなく、軟骨下骨、靱帯、関節包、滑膜、関節周囲筋など関節全体に影響を及ぼします。疼痛の原因は、炎症やこれらの組織への機械的刺激により起こります。関節痛は、滑膜の虚血、滑液包炎、腱炎、骨髄内圧の上昇、関節内圧の上昇、軟骨下骨の微小骨折、靱帯の伸展、骨棘形成時の骨膜の伸張などが考えられます。
また、膝痛の複雑性として、疼痛はX線像とは必ずしも関係しない、心理的要素、社会的要素が疼痛に影響を与える、病期とは関係しないが進行すれば重度、持続痛を持つ群は疼痛が重度、病期に特異的な疼痛はないと報告しています。
いずれにしても、生活に支障をきたす疼痛は、廃用性症候群を誘発し、さらに機能低下を助長することから、膝OAに対する疼痛管理は大変重要です。
膝関節内反変形(内反膝)
関節軟骨の性状は、力学的要因に影響を受けやすく、軟骨表面に局所的なメカニカルストレスを受けると膝OAの悪化につながることが報告されています。
膝OAの内反変形の増加は関節裂隙の狭小化を促進させ、軟骨の変性を助長します。したがって、膝関節を内反させる力を減少させることがリハビリテーションにとって重要となります。
① 膝関節内反変形の計測
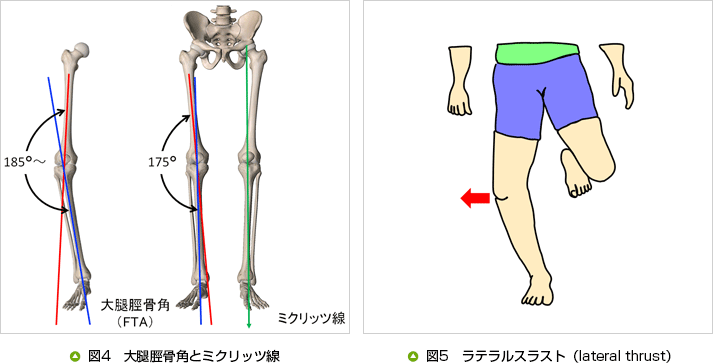
内反変形の度合いは、通常、大腿脛骨角(femoro-tibial angle:FTA)で計測します。X線像で大腿骨軸と脛骨軸のなす角を求めます。正常の場合、およそ170〜180°程度です。生体では、上前腸骨棘と膝蓋骨中心を結ぶ線と膝蓋骨中心と足関節中心を結ぶ線のなす角を求めます。
ミクリッツ線は、大腿骨頭の中心から足関節中心を結んだ線で下肢の荷重線を表します。正常のFTAの場合、およそ膝の中心を通ります。
FTA185°以上の内反膝の場合、FTAが大きいほどミクリッツ線は膝の内方を通ることになります。この場合、膝を内反させる力は強まり、さらに膝関節における荷重は膝関節内側部に偏り、荷重を受ける部分は内側部に集中します(図4)。
また、内反膝が強いと歩行立脚時(荷重時)にさらに強く膝が外方に移動するラテラルスラストが起こり、内側部への過重負荷は高まってしまいます(図5)。
さらに、膝OAの患者は膝が完全に伸びない屈曲拘縮が多く認められます。屈曲拘縮は歩行時、膝内反力を高めることが知られています。
片足立ちをすると膝関節にはおよそ体重の3倍ほどの力がかかります。歩行や階段昇降ではさらに多くの力がかかり、体重の3〜5倍ほどになります。内反膝が高度のほど、力を受ける面は膝関節内側部のみとなり単位面積あたりの荷重量は増大してしまいます。このことは膝OAの悪化を助長します。
② 歩行時の膝負担を減少させる代償
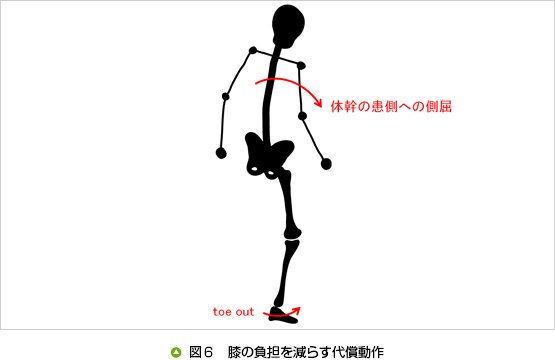
膝OAの患者は、膝の負担を減少させ、疼痛を回避するために2つの歩行パターンを取ることがあります。1つは患側への体幹傾斜(側屈)とtoe outです。これは膝関節を内反する力を減少させる歩行戦略です(図6)。
膝への負担を減らす方法
膝OAへのアプローチは、膝への負担(荷重量、内反を助長)を減少させることが重要です。
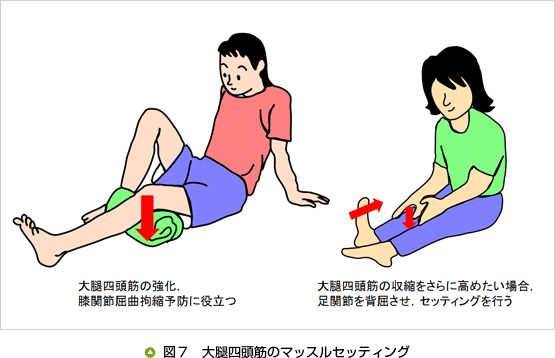
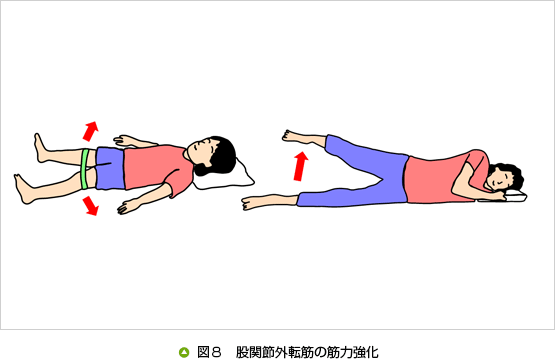
① 膝関節周囲筋や股関節外転筋の筋力強化(図7、8)
② 膝関節屈曲拘縮の予防・改善(図7)
③ 歩き方の指導(階段や坂道をできるだけ避けるを含む)
④ 膝装具の利用
⑤ 足底板(ラテラルウェッジ)や良い靴の選択
⑥ 体重を減らす
⑦ 歩行時の荷重ショックや荷重時間を減らす
⑧ 杖を利用するなどが挙げられます。