関節可動域測定の意義
(1)関節可動域測定の目的・意義
関節可動域を測定する目的・意義は、以下の通りです。
- 障害部位およびその程度の把握
- end feelを用いた関節可動域制限因子の推定
- リハビリテーション計画立案のための基本情報
- 治療の効果判定
関節可動域測定の目的として、機能障害の把握や計画立案における基本情報のためというのはイメージの通りかと思いますが、さらに関節可動域の評価時にend feel(詳しくは、後述の【関節可動域の種類と制限因子】(2)関節可動域の制限因子とend feel をご参照ください。)を確認することで、その障害因子を推定することにもつながります。また、測定した関節可動域をベースラインとしてその方の障害像を把握することで、治療方法を選択するための指標としつつ、さらに関節可動域の変化を追うことによって、介入の結果、つまりは治療の有効性を評価することも可能になります。例えばアプローチの前後に関節可動域を測定することで、アプローチ後に変化が見られた場合には、そのアプローチが適切である可能性が高いと判断することができます。このように治療の効果判定を行うことで、アプローチ方法の取捨選択を行うことができます。
また関節可動域は、その他の評価および検査を行うための予備的評価として、測定しておく項目とも言えるでしょう。例えば、徒手筋力検査を測定する際には、事前に関節可動域を測定しておくことが求められます。
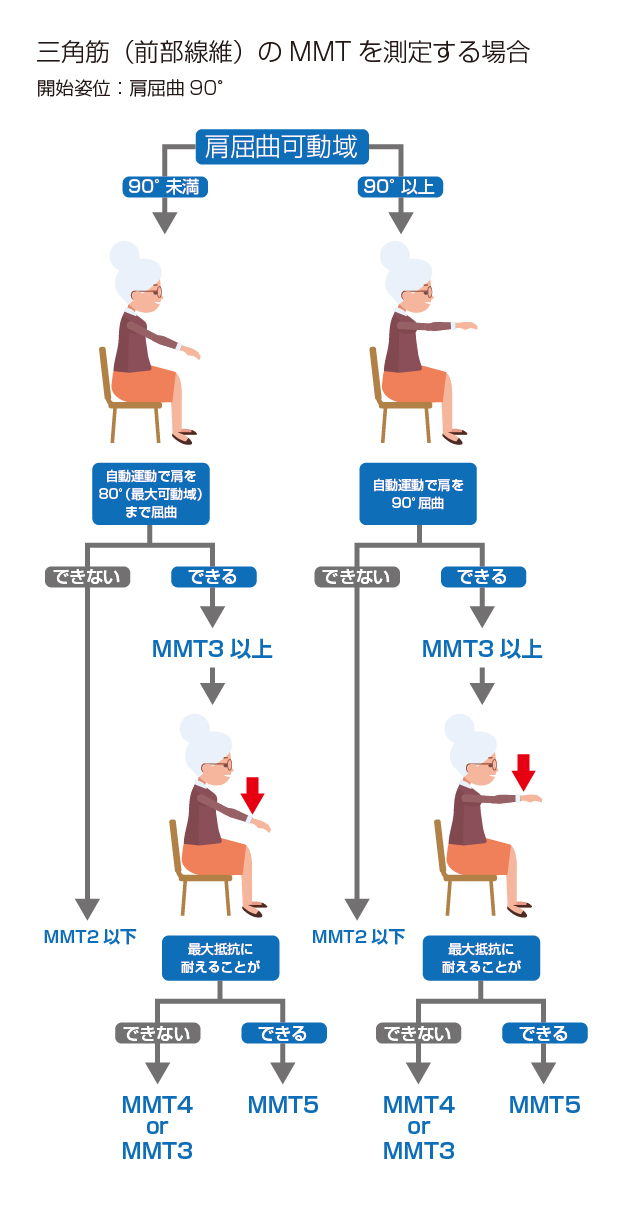
それは評価時点での患者の最大可動域を知っておく必要があるためです。「患者が動かすことのできる最大の関節可動域」が、徒手筋力検査の段階付けを行う際に重要となります。
例えば、肩屈曲筋力の段階3~5の検査姿位は肩屈曲90°です。しかし、最大屈曲可動域が80°の肩屈曲制限を有するような患者に対して検査を行う場合には、その患者が可能な範囲の最終点、すなわち肩屈曲80°で測定が行われます。そしてもし、この最終点(80°屈曲位)で最大抵抗に抗うことができるのであれば、段階は5であると判定されます。一方で、患者がこの範囲全体にわたって動かすことができないのであれば、段階は3未満であると判定されます。
このように、事前に関節可動域制限があることを把握している場合には、検査方法について柔軟に対応することができますし、また、「その動作が行えない」要因が筋力なのか、それとも関節可動域なのかといった点をきちんと見極めることで誤った判定となるのを防ぐこともできます。
徒手筋力検査に限らず、正確に評価を行ううえで関節可動域測定は重要な評価項目といえます。
(2)臨床推論と関節可動域
関節可動域の測定は、活動を障害している要因を推定するうえで必要な評価項目の一つです。例として、立位保持が不安定な場合について考えてみましょう。
立位保持の障害要因というと、主として前庭障害や脊髄系の疾患、小脳性の疾患などが挙げられますが、ほかにも筋力低下や深部感覚障害といったものもよくある要因の一つと言えます。
しかしそれだけではなく、関節可動域制限も時には立位姿勢の安定性を損なう要因となってきます。例えば、足関節背屈可動域は動的バランスと関連していることが報告されています。
また、ヒトの姿勢戦略の一つとして足関節戦略(ankle strategy)がありますが、このankle strategyには筋力や協調性といった要素だけでなく、関節可動域も重要な構成要素の一つとして含まれていると言われています。そのため、著明な背屈制限がある場合にはankle strategyがうまく機能できなくなる可能性が生じてきます。
このankle strategyの欠如は、ヒトのバランス制御機能の一つが失われたことを意味しますので、立位バランスの低下につながる可能性が高くなってしまいます。こういったケースにおいても関節可動域を測定していない場合であれば、立位保持の障害要因として関節可動域制限を挙げるのは困難となります。障害要因の推定が遅くなればなるほど問題点に対するアプローチも遅れてしまいますので、適切な治療を行うためにもより正確に障害要因を推定していくことが極めて重要となります。
もちろん、ピンポイントで障害要因を推定するといったことは困難であり多くは推測の範囲にとどまりますが、それでも「これは違う」と考えられる要因を排除することができるだけで可能性は狭まります。
適切な治療には適切な評価が欠かせません。その一つとして関節可動域があると言えるのです。
